私たちはずっと、「血圧がある基準を超えるとよくない」と言われ続けてきました。
しかし、人は生まれながらに「その人固有」の適正な血圧を持っていて、それは正規分布という連続的な分布に近くなることが知られてます。これは、世界的な疫学的、生理学的な研究に基づくコンセンサスです。
この理解は、人ごとに異なる「高血圧になる事情」を知ることの基盤となります。
一般に「高血圧は体に悪い」と言われますが、それは本当に、すべての人に当てはまるのでしょうか。
実は、血圧の「基準値」がどのような前提で設定されているのかを丁寧に見ていくと、
その科学的根拠は、私たちが想像しているほど単純ではありません。
「血圧が高いほど平均的にはリスクが上がる」という事実はあります。
しかし、それがどの程度の血圧から、どの個人に、どれほど当てはまるのかは、現在の科学でも完全には明らかになっていません。
加齢に伴う血圧上昇は、多くの人に共通してみられる生理的変化であり、その一部は動脈硬化や圧受容体の変化に伴う“適応的側面”を持つと考えられています。
ただし、これは「高齢者の高血圧を放置してよい」という意味ではなく、個人差が大きい領域であるため、一律の目標値を適用する際には慎重さが必要という趣旨です。
血圧の基準値は、集団平均に基づくリスク評価としては一定の根拠があります。
しかし、それを「個々人の至適血圧」として一律に適用できる根拠は、現時点の科学的知見では示されていません。
この記事では、こうした視座から、人ごとに「良くない高血圧」の基準が異なる理由や、私たちの選択枝について考えていきます。
人類の「血圧分布の多様性」は進化生物学的な必然という真実
血圧における集団内の正規分布に近い分散は、進化生物学的に見ると、「こうした分布を内包する集団が、結果として生き残ってきた」という事実を示唆しています。
主要な血圧規定因子である腎機能の特性は、出生時にほぼ決まるものであり、個体にとっては制御不能な要素(いいかえれば「運」)に近いものです。しかし、極端に不利でない限り、それらの特性は次世代へと残り続けてきました。
個人レベルでは残酷なこの事実も、集団として見ると、こうした機能差の分布は、予測不能な環境変化に対する適応幅として働きます。
多様な生理特性を内包すること自体が、結果として生存確率を高めてきた――進化とは、そのような構造をもつ集団が残る過程でもあります。
この観点に立てば、血圧の分布そのものに「正常/異常」という二分法を当てはめることには、本質的な限界があることが分かります。
少なくとも、集団の分布から一義的な「至適値」を導くことや、それを個人に一律に適用することには、現時点で利用可能な科学的エビデンスからは支持されていません。
確かに、「血圧が一定以上高いと心血管イベントの発生率を高める」というエビデンスはあります。
しかし、それは集団平均としてのリスク評価であり、個々人にとっての最適な血圧水準を示すものではありません。集団統計の結果を、そのまま個人の目標値に転用することには、論理的な飛躍があります。
そうした理解に基づいて俯瞰してみると、これまでに国民全体に適用可能な単一の血圧基準値を科学的に導出することを目的とした研究は存在していません。
そして、生物学的多様性を前提とする限り、個人の至適血圧を科学的に決定するためには、年齢・腎機能・血管構造・生活習慣など多くの要因を層別化した研究が必要ですが、現実にはそのような研究設計は極めて困難であり、現行のエビデンスでは“一律の至適値”を導くことはできません。
日本人成人集団における血圧分布について:実情理解のための整理
以下の数値は、私たちの生理的特性の多様性の観点で、約95%が収まる範囲を例示したまでであり、病的な原因(内分泌疾患、腎疾患など)が否定されている場合、上下限の外の血圧も、生物学的個体差の範疇として理解されます。
(年齢や経時変化の影響で変化する特性の為、概算になりますが、多くの疫学論文等で言及されています)
- 平均、あるいは中央値(μ):125〜130 mmHg、 標準偏差(σ):15 mmHg 前後
- 2σの上限≒160 mmHg
- 2σの下限≒100 mmHg
これは、個々人の健康状態や心血管リスクを評価するための目標値や推奨値を意味するものではありません。
そして、イメージとしては、若年時に形成されるこの分布は、加齢に伴い高血圧側にシフトしていきます。
160mmHgを超える血圧は、心血管イベントの発生率が高い可能性がありますが、この分布の理解においては、単に、生来の生物的特性に基づく必然という意味しかなく、平均値で語るリスク論とは別議論の話です。
上記は「基準とは無関係」な客観的な事実です。
「正常血圧」という概念は、疫学的なリスク評価をもとに後から定義されたものであり、生物学的な個体差を直接反映したものではありません。
そのため、基準値は“集団の平均的リスク”を示す指標であって、個人の生理的最適値を示すものではないという点を理解する必要があります。
私たちの血圧を決めているものは何?
ここからは、私たち人類の進化生物学的な意味を持つ、この「生理的特性の多様性」としての血圧分布がどのように生まれているのかを知り、生命の神秘をより深く理解していきます。
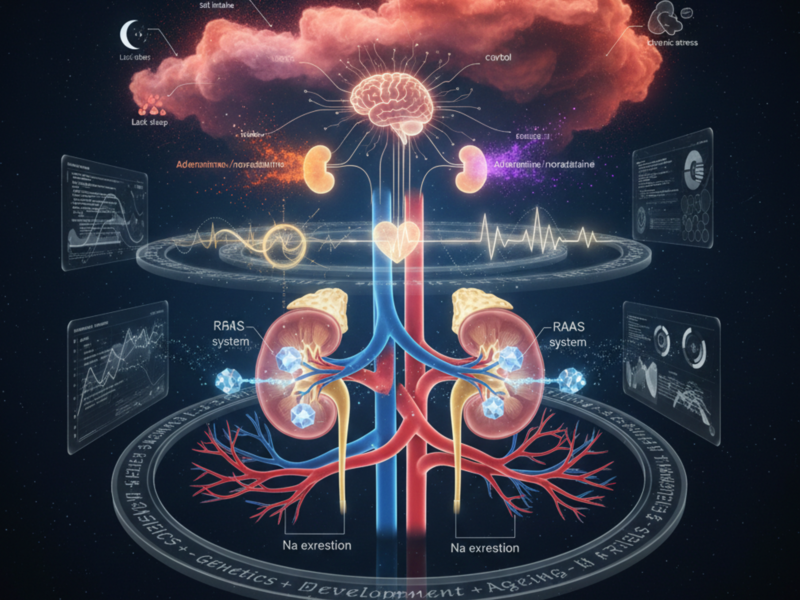
実は、血圧の集団分布(ほぼ正規分布に近い形)は、単一要因ではなく、階層の異なる要因の重なりでできています。
❶集団分布の“骨格”を決める支配的要因:腎機能と血管構造
以下の要因は、出生時の素因と発達過程によって大枠が規定され、その後も血圧に支配的な影響を及ぼす生理特性です。
- 腎機能の個体差
- ネフロン数
- Na排泄能力
- RAAS(レニン・アンジオテンシン・アルドステロン系)の感受性
- 血管構造(動脈の太さ・硬さ)
これらが、「その人の血圧レンジ(ベースの血圧範囲)」を規定します。
それは短期的な変動要素ではなく、遺伝+発達+加齢が変化要素となります。
👉ここで言及している、腎機能(ネフロン数や、Na排泄能力)や心拍出量との関連性などは、改めて別記事で説明します。
❷集団分布の“揺らぎ”としての可塑的調整因子:神経伝達物質と心機能
以下の要因は、生物学的な基盤は先天的ですが、
自律神経や内分泌系を介して、同一個体内での血圧の変動幅や一時的な上振れ・下振れに寄与します。これらは集団分布の骨格そのものを決める主因ではなく、
既に規定された血圧レンジの中での「揺らぎ」を生む要因と理解すべきものです。
- 交感神経活動
- 副腎髄質:アドレナリン・ノルアドレナリン
- 副腎皮質:コルチゾール
- 日内変動(サーカディアンリズム)
- 心拍数・心拍出量(これらは主に上記因子により二次的に変動する)
重要な整理:血圧の分布を論じる視点では、心臓は血圧を「決める主役」ではなく、腎・血管によって設定された血圧レンジの中で、神経・内分泌の指令に応じて働く「応答器官」という位置づけになることの理解が重要です。
補足するなら、心拍出量は、需要(運動・姿勢・ストレス)に応じて即座に変わり、長期的には腎・血管系に強く制御されるものと位置付けられます。
❸集団分布を歪める後天的な環境要因・行動因子:生活習慣など
以下の要因は、後天的な環境要因で、かつ分布を上側(高血圧側)に移動させる(歪める)影響が大きい因子で、分布の高血圧側の裾を厚くする方向に作用します。
- 食塩摂取
- 肥満
- 睡眠
- 慢性ストレス
生活習慣の見直しで出来る個人最適とは
進化生物学的には広範な血圧分布が必然的だとしても、高血圧状態では血管内壁へのストレスとなるなど、心血管イベントのリスクにつながること自体は否定できません。
一方で、ある状態における、ある人の適正血圧を知ることは簡単ではありません。病的な因子が顕在化して明らかでない限り、生活習慣の改善での適応はより賢明な選択なのではないでしょうか。
生活習慣の改善でできることという視点では、結論から言うと、
❶はほぼ変えられない、❷は“整えられる”、❸は“確実に動かせる”ということになります。
👉こうした視点から導かれる、生活習慣への具体的な取り組み事例は、改めて別記事でご紹介します。
❶腎機能の個体差や血管構造:”ほぼ変えられない”ベースラインの決定要因
これらは、「努力不足」や「自己管理」の問題ではありません。
この事実は、個体差を無視した一律目標が非合理的なことを強く示唆しています。
| 要因 | 生活介入の影響 |
|---|---|
| ネフロン数 | 変えられない |
| Na排泄能力 | 体質差が大きい |
| RAAS感受性 | 体質依存が強い |
| 血管構造 | 加齢で悪化、若年期の影響は限定的 |
❷交感神経活動やストレス耐性:“整えられる”可塑的調整因子
生活習慣の見直しで、より良い状態への改善が可能ですが、本質的な意味で血圧を管理している要因ではありません。
朝高血圧・白衣高血圧・仮面高血圧への対応は主にこの領域で、血圧の“ブレ”を調整しうる要因です。
| 要因 | 介入可能性 | 具体策 |
|---|---|---|
| 交感神経活動 | 高 | 有酸素運動、深呼吸 |
| アドレナリン | 中 | カフェイン管理、睡眠 |
| コルチゾール | 中〜高 | 睡眠、ストレス整理 |
| 日内変動 | 中 | 起床・就寝時刻の固定 |
これらは、トレーニング、睡眠、慢性ストレス、加齢などの影響を受ける要素です。
❸まさに生活習慣そのもの:“確実に動かせる”「環境・行動因子」
主に食事や適度な運動、飲酒、喫煙習慣など、生活習慣全般にわたる活動の結果が、血圧を良くない方向に導く要因です。
高血圧状態においては、特に意識し実践が有効な管理項目といえます。
| 要因 | エビデンス | コメント |
|---|---|---|
| 食塩摂取 | 非常に強い | 個人差あり(塩感受性) |
| 肥満 | 非常に強い | 特に内臓脂肪 |
| 睡眠 | 中〜強 | 睡眠時無呼吸含む |
| 慢性ストレス | 中 | 直接・間接の両方 |
私たちの血圧は、「❶生まれつき決まる生物学的な基盤」の上に、「❷生理的な揺らぎ」と「❸生活環境による歪み」が重なって形成されています。
にもかかわらず、この階層構造を無視して単一の数値目標を個人に適用することは、科学的にも生物学的にも無理があるのです。しつこいですがとても重要なことです。
大まかにまとめると、血圧は下記のイメージで、各要因からの影響度が変遷する特徴があります。
| 年代 | 支配的因子 |
|---|---|
| 若年 | ネフロン数・Na排泄能・交感神経反応性 |
| 中年 | 上記+体液量・生活習慣 |
| 高齢 | 上記+血管弾性低下・圧反射低下 |

日本高血圧学会ガイドライン2025が抱える構造的問題
日本高血圧学会(JSH)2025年版ガイドラインでは、2019年版で75歳以上に認められていた「140/90mmHg未満」という緩和目標が撤廃され、全年齢で一律に「130/80mmHg未満」を目指す方針が示されました。
JSHの基準値は、大規模疫学研究、RCT(介入試験)、メタアナリシスに基づき、「血圧が高い集団ほど心血管イベントの発生確率が統計的に高い」という集団レベルでの相対的傾向を根拠としています。
しかし、それらはいずれも国民全体に一律の血圧管理目標を設定することを直接支持する設計ではありません。
(👉別記事では、JSHが根拠として引用している論文に立ち戻り、その研究設計と適用範囲を具体的に検証しています。その結果、これらの知見を国民全体に一律の管理目標として適用することには、慎重な解釈が必要であることが浮かび上がります)
にもかかわらず、限定条件下で得られた知見を過度に一般化し、あたかも日本人全体の至適血圧が科学的に確定しているかのように扱っている点には、明確な論理的飛躍があります。
さらに、降圧によるベネフィットが強調される一方で、低灌流、失神、転倒、急性腎障害、QOL低下、認知機能への影響といったリスク側の検討が対称的に扱われていません。
絶対リスク差としては小さい研究結果を相対リスク差に変換して強調する手法も、科学的慎重さを欠くものです。
加えて、議論の前提として「血圧そのもの」があたかも独立した操作対象であるかのように扱われています。
しかし血圧は本来、腎機能、Na処理能力、灌流維持といった恒常性機構の結果として現れる変数に過ぎません。血圧上昇は、多様な個体差を内包した生理的適応の一形態でもあります。
こうした前提を欠いたまま血圧のみを集団管理の指標として扱うことは、臨床現場における個別最適と、行政・公衆衛生における集団最適とを混同するものです。
その結果、個々の患者の病態や生活の質とは切り離された「数値管理」が目的化しているように見えます。
本稿で整理してきた、血圧の多様性という生理学的・進化論的視点から見ると、こうしたガイドラインの構造的な無理がより明確に浮かび上がってきます。
まとめ
私たちの一人一人の血圧は、個体差を内包した生理的適応に過ぎません。
大規模研究が示す平均的な傾向は、集団全体の健康政策を考える上では重要です。
しかし、その平均値がそのまま個人の最適値になるとは限らないという点こそ、血圧管理を考える上で最も重要な視点です。
平均的には血圧を下げることで心血管イベントが減るというエビデンスは確立しています。
しかし、その平均効果を「全年齢・全個人に同じ強さで当てはめる」ことには、
科学的にも生理学的にも慎重な検討が必要です。
多くの人にとって重要なのは、与えられた自分の生理的特性を「是」として、変化していく体内環境の中で、努力で向き合うべきことと、本当に治療的なアプローチが必要なことを見極める力ではないでしょうか。
根拠資料:血圧分布が正規分布に近いことの研究論文等
- Framingham Heart Study(若年成人層の初期データ)
- INTERSALT(20–59歳の多国籍データ)
- NHANES(20–39歳健常者サブ解析)
- 日本人では、若年健常者の学校健診・職域健診データ


コメント