還暦を過ぎた頃から「血圧が高めですね」と言われる人が急に増えます。
実際、65歳以上では6〜8割が高血圧に分類されます。
しかし、これは本当に「病気」なのでしょうか?
実は、加齢による血圧上昇の多くは体の自然な反応です。
血管や自律神経、腎臓、ホルモンバランスなど、年齢とともに変化する5つの生理的メカニズムが、全身に血液を巡らせるために“補正”をかけているのです。
ところが現実には、原因を見極めずに薬で強引に下げるケースも多く、
めまいや倦怠感、果てには認知機能低下など、かえって体を弱らせてしまうこともあります。
本記事では、加齢に伴って血圧が上がる5つの科学的理由と、
薬に頼らず生活習慣で血圧を整えるための実践ポイントを詳しく解説します。
高血圧の実体:意外とみんな年を取ると高血圧な事実
加齢に伴う血圧の変化
下のグラフの通り、多くの人が加齢に伴い血圧が上昇することが明らかになっています。
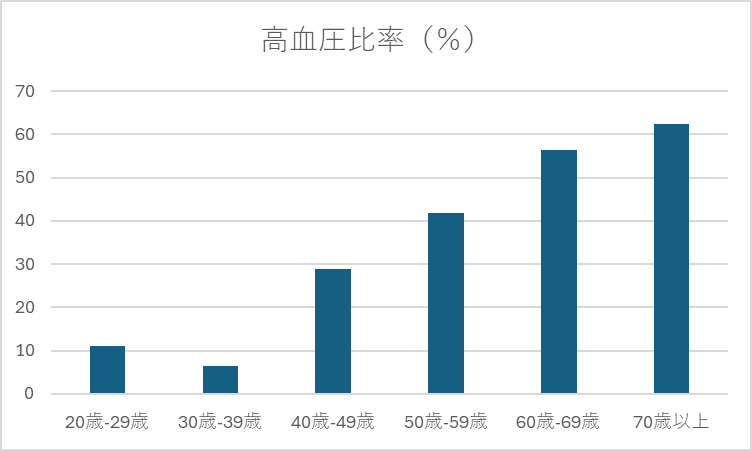
ここで言う高血圧とは、後半でご紹介している日本高血圧学会の定義による「Ⅰ~Ⅲ度高血圧」の合計の割合になります。
では、なぜ年を取るにつれてなぜ血圧は高くなってしまうのでしょうか。
そして、そうなったときにはどうするのが最適なのでしょうか。
加齢に伴う高血圧の5つの原因:それは諦めるものではなく対応可能
加齢に伴い血圧が上昇するのには下記のような原因が有り、老化的な要因が関与するのは事実です。
しかし、どれも「体の高度な機能の一部の不具合を切り取った話」に過ぎず、しかもその多くは、「適度な運動やバランスよい食事、ストレス軽減の取り組みで十分な改善が期待できる」のです。
1.血管の老化と動脈硬化
加齢に伴い、血管は構造と機能の両面で変化します。これらの変化は動脈硬化を引き起こし、高血圧の重要な要因となります。
- 血管の構造変化:弾力性の低下
・若い血管は、ゴムホースのようにしなやかで弾力性があります
・心臓が血液を送り出すたびに繰り返す血管の拡張と収縮は、血圧の急激な変動を和らげる役割を果たします
・加齢とともに血管壁のコラーゲンやエラスチンといった弾性線維が減少し、血管は少しづつ硬く厚くなります
・血管の柔軟性が失われると、血圧が上昇しやすくなり、これは「血管の老化」とも呼ばれます - 動脈硬化の進行:動脈硬化には、主に次のような3種類の症状があります
①悪玉コレステロールが血管壁に蓄積しプラークと呼ばれる塊を形成する:血栓ができたり、内腔が狭くなる
➁血管の中膜(血管壁の中間層)にカルシウムが沈着して硬くなる:血管の拡張と収縮の機能が低下
③細い動脈(細動脈)の壁が厚くなり内腔が狭くなる症状
2.自律神経機能の低下
自律神経には、交感神経と副交感神経の2種類があります。
交感神経は活動時に優位になり、心拍数を上げたり血管を収縮させたりします。
一方、副交感神経はリラックス時に優位になり、心拍数を下げたり血管を拡張させたりします。
高齢者では、交感神経の活動性が高まり、副交感神経の活動性が低下する傾向があり、このバランスの崩れが血圧の変動を大きくし、高血圧を引き起こす一因となります。
3.腎機能の低下
腎臓は、体内の老廃物を排泄し、血圧を調節する重要な役割を担っています。
しかし、年齢を重ねるにつれて腎臓の働きが低下すると、余分な水分や塩分をうまく排出できなくなり、体内に蓄積されてしまいます。
体内の塩分濃度が上がると、水分を体内に引きとめようとする働きが強まり、結果として血圧が上昇するのです。
4.内分泌系の変化
私たちの体は、ホルモンという物質によって様々な機能が調節されています。
内分泌系とは、ホルモンを分泌する内分泌腺と、ホルモンが作用する標的器官から構成されています。
加齢に伴い、副腎から分泌されるアルドステロンや、甲状腺から分泌される甲状腺ホルモンなど、血圧に影響を与えるホルモンの分泌量が変化することがあります。
また、これらのホルモンに対する体の感受性も変化し、高血圧を引き起こすことがあります。
5.LDLコレステロールと高血圧の関係
LDLコレステロールが過剰になると、血管壁に蓄積し、動脈硬化の主要な原因の一つとなると指摘されています。この動脈硬化の進行は、血管の柔軟性を失わせるだけでなく、血圧の上昇にも繋がる可能性があります。
具体的には、動脈硬化によって血管内壁の細胞(血管内皮細胞)の機能が低下すると、血管の収縮と拡張を調整するバランスが崩れます。血管内皮細胞は、血管を広げる「一酸化窒素」などの重要な物質を放出していますが、この働きが阻害されると、血圧が上昇しやすくなると考えられています。
このように、過剰なLDLコレステロールは血管に負担をかけるため、適切な管理が重要です。
ただし、コレステロールは生命維持に不可欠な物質であり、単なる悪者ではありません。 問題なのは、コレステロールの「量」だけを見る短絡的な視点や、安易に薬で数値を下げることのリスクも考慮すべきです。
高LDLコレステロール血症の改善対策:
- 食事療法:動物性脂肪やコレステロールの多い食品を控え、食物繊維や不飽和脂肪酸を多く含む食品(魚、ナッツ、オリーブオイルなど)を積極的に摂取することが推奨されます
- 運動療法:定期的な運動は、HDL(善玉コレステロール)を増やし、中性脂肪を減らす効果が期待でき、動脈硬化の予防に役立ちます
- 必要に応じた薬物療法:食事療法や運動療法で改善が見られない場合や、リスクが高いと判断される場合は、医師の判断により薬物療法が検討されます
高血圧がもたらすリスク
「みな年を取れば高血圧になるものだから心配しなくていい」ということではありません。やはり高血圧状態にはリスクがあるのも事実です。
高血圧が続くと動脈硬化が進行しやすくなるメカニズム
高血圧は動脈硬化の主要なリスク因子の一つであり、血圧が高い状態が続くこと自体は望ましくないという認識は重要です。
そのメカニズムは以下の通りです。
- 血管への物理的ストレス:血圧が高い状態が続くと、血管の壁に常に強い圧力がかかります
・これにより、血管の内壁(内皮細胞)がダメージを受け、傷つきやすくなります - 炎症と物質の蓄積:傷ついた血管の内壁には、血液中の悪玉LDLコレステロールやその他の脂質、白血球などが付着しやすくなります
・これらが血管壁の内部に蓄積することで炎症が起こり、アテローム性プラークと呼ばれるコブのようなものが形成されます - 血管の狭窄と硬化: プラークが大きくなると、血管の内腔が狭くなり、血液の流れが悪くなります
・また、血管壁自体も厚く、硬く(線維化)なり、これが「動脈硬化」と呼ばれる状態へと進行します - 血管の脆弱化とリスクの増大:硬く、しなやかさを失った血管は、正常な血管に比べて破れやすくなります
特に血圧の高い状態が続く場合、動脈瘤(どうみゃくりゅう)の形成や、脳出血、心筋梗塞といった重篤な病気を引き起こすリスクが高まります

ただし、これらのプロセスは、血圧以外の様々な要因(食事、運動、ストレス、遺伝、血糖値、喫煙など)が複雑に絡み合って進行します。
したがって、「高血圧だから必ずこうなる」という絶対的な因果関係を示すものではなく、あくまでリスクが高まるメカニズムの説明として理解しましょう。
動脈硬化による二次的なリスク:
高血圧が原因で動脈硬化が進行すると、体中の様々な血管に悪影響を及ぼし、以下のような重篤な疾患を引き起こすリスクが高まります。これらの疾患は、私たちの生活の質(QOL)を大きく低下させ、命に関わることもあります。
- 脳血管疾患:脳出血、脳梗塞、くも膜下出血など
・麻痺や言語障害、意識障害などを引き起こし、後遺症が残ることがあります - 心臓病:狭心症、心筋梗塞など
心臓への血流が不足し、胸痛や呼吸困難などを引き起こします。最悪の場合、命に関わります - 腎臓病:腎臓の血管が損傷し、腎機能が低下します
・進行すると、最終的に人工透析が必要となる可能性があります - 末梢動脈疾患:手足など末梢の動脈が狭くなり、血行が悪くなる病気です
・痛みやしびれ、潰瘍などを引き起こし、重症化すると足の切断に至ることもあります - 大動脈瘤:大動脈がこぶのように膨らむ病気です
・破裂すると大量出血により命に関わる非常に危険な状態となります
特に注意が必要なケース
とりわけ高齢者では、加齢に伴い血管の老化が進んでいるため、血圧が高い状態が続くとこれらの臓器に過度な負担がかかり、上記の合併症を引き起こすリスクがさらに高まります。
また、高齢者や生活習慣が乱れている方々は、糖尿病や脂質異常症(高コレステロール血症)を併発していることも少なくありません。これらの病気は高血圧と相互に作用し、血管へのダメージを加速させるため、より重篤な合併症を引き起こす可能性が指摘されています。
では、どうすれば良いのか?:身体のリバランスと自律的な調和が鍵
私たちは、血圧やコレステロールといった特定の数値や身体現象だけに過剰に囚われるべきではありません。むしろ、驚くほど高度な機能と自己治癒力を持つ自身の身体を信じ、その本来の最適化能力を引き出すための行動を優先すべきではないでしょうか。
つまり、重要なのは自分の身体のバランスの中で調和を図ろうとする「自律的な活動」を支援することです。 高血圧状態が、もし体内のアンバランスや適応の結果として生じているのであれば、その状態を無理に抑え込むのではなく、身体が新たな最適なバランスを見つけるまでのプロセスを支援することが重要なのではないでしょうか。
具体的には、動脈硬化をはじめとする様々なリスク因子に対し、多角的なアプローチで身体全体のリバランスを図る生活習慣の改善が不可欠です。
- 食事の見直し:バランスの取れた栄養摂取、減塩、加工食品の摂取抑制などにより、血管内皮機能の改善、抗酸化作用、抗炎症作用など、多くのポジティブな効果が科学的に立証されています
- 適度な運動:定期的な身体活動は、血流改善、血管の柔軟性維持・回復、代謝機能の向上に寄与し、動脈硬化の進行を抑え、既存の症状を緩和する効果が十分に期待できます
- ストレス緩和対策:慢性的なストレスは血管に悪影響を及ぼします。適切なストレス管理は、自律神経のバランスを整え、血管への負担を軽減します
これらの取り組みは、血管内皮細胞の機能を高め、血管が本来持つ拡張・収縮能力(柔軟性)を維持・回復させる効果も期待されています。
高血圧という状態は相対的に望ましくないものですが、焦って数値を下げることだけを目指すのではなく、まずは上記のような自律的な活動を通じて、身体が本来持つ調和の力を引き出す努力を継続することが求められます。
真の健康とは、自分の身体のメッセージに耳を傾け、その声に応えることで、最適なバランスと調和を築き上げていくプロセスなのです。
生物としての体は無意味に血圧をあげません。全体機能を最適化するために上げるのではないでしょうか。必要なのは、その原因を改善することであり、体が必要があって上げているかもしれない血圧を無理に薬で下げることが正しいのでしょうか。(特定の病気は別ですか)
生活習慣改善のポイント
食事の見直し:減塩、バランスの取れた食事、抗酸化作用のある食品
高血圧の改善に効果的な食事内容について、具体的な内容と合わせてご紹介します。

- 食塩摂取量の制限
1日あたりの摂取量を6g未満に:食塩は高血圧の一因となるため、摂取量を控えることが大切です。
加工食品への注意:加工食品には多くの塩分が含まれているため、出来るだけ手作り料理を心がけましょう。 - バランスの取れた食事
多様な食品を摂取:様々な種類の食品をバランスよく摂ることで、必要な栄養素を効率的に摂取できます。
野菜・果物:ビタミン、ミネラル、食物繊維が豊富で、高血圧予防に効果的です。
特に、緑黄色野菜や柑橘類は積極的に摂りましょう。
全粒穀物:白米よりも全粒穀物(玄米、全粒粉パンなど)の方が、食物繊維が豊富で、血糖値の上昇を緩やかにします。
低脂肪乳製品:カルシウムが豊富で、高血圧予防に役立ちます。 - 脂質のバランス
不飽和脂肪酸の摂取:オメガ-3脂肪酸(青魚、ナッツなど)は、血圧を下げる効果が期待できます。
飽和脂肪酸・コレステロールの制限:肉類、乳製品(特に全脂乳)、卵黄などに多く含まれる飽和脂肪酸やコレステロールは控えめにしましょう。 - 糖質の摂取制限
血糖値の急上昇を防ぐ:甘い飲み物や菓子などの糖分は、血糖値を急上昇させ、高血圧のリスクを高める可能性があります。
腹八分目:食べ過ぎは、中性脂肪を増やし、血糖値を上昇させるため、腹八分目を心がけましょう。 - その他
抗酸化作用のある食品:ニンジン、ほうれん草、ブルーベリー、赤ワイン、ごまなどは、体の酸化を防ぎ、老化を予防する効果が期待できます。
食べる順番:ベジタブルファーストを心がけ、最初に野菜を食べることで、血糖値の上昇を緩やかにすることができます。
お茶、魚、海藻類、納豆、酢、きのこ類、野菜、ねぎ類:これらの食品は、高血圧予防に効果的な栄養素を豊富に含んでいます。

高血圧の改善には、食事の見直しが非常に重要です。
食事の効果が現れるまでには時間がかかるため、根気強く続けることが大切です。
運動の取り組み:有酸素運動と筋力トレーニングの重要性、運動の具体的な方法
適度な運動は、高血圧改善に様々な効果をもたらします。
- 血管の柔軟性向上: 運動により血管が柔らかくなり、血流がスムーズになり、血圧が下がります。
- ホルモンバランスの調整:運動は、血圧を上げる交感神経の活動を抑制し、血圧を下げる効果が期待できます。
- 塩分排出の促進:運動により汗をかくと、体から塩分が排出され、血圧低下に有効です。
- 体重管理:運動により体重が減少し、体脂肪が減少することも血圧を下げる要因となります。
- 糖尿病や脂質異常症への効果:運動は、血糖値を下げるインスリンの働きを改善し、LDLコレステロールを減らし、HDLコレステロールを増やす効果が期待できます。
具体的なお勧めの運動
高血圧の改善には、有酸素運動が特に効果的です。
有酸素運動とは、息切れせずに続けられる程度の運動で、ウォーキング、ジョギング、水泳などが代表的です。

- ウォーキング:気軽に始めやすく、継続しやすい運動です。1日4000歩~7500歩を目標に歩くことが推奨されています。
- ジョギング:ウォーキングよりも運動強度が高く、より多くのカロリーを消費できます。膝が健康で、更に肥満でなければ、ランニングは非常に効果的です。
- 水泳:全身運動になり、関節への負担が少ないため、膝などに痛みがある人でも行いやすい運動です。
有酸素運動に加えて、筋力トレーニングも重要です。
筋力トレーニングは、基礎代謝を上げ、筋肉量を増やすことで、太りにくい体を作ります。
運動の注意点
- 無理のない範囲で:自分に合った運動強度と時間で行いましょう。
- 継続することが大切:運動の効果を実感するためには、継続することが大切です。
- 体調が悪い時は休む:体調が悪い時は無理せず、休養をとりましょう。
- 医師に相談:高血圧の治療を受けている方は、運動を始める前に必ず医師に相談しましょう。
高血圧の改善には、運動への取り組みは非常に重要です。
運動は、血圧を下げるだけでなく、様々な健康効果をもたらします。
ご自身の体力や体調に合わせて、適切な運動を行い、健康的な生活を送りましょう。
ストレス管理:ストレスが血圧に与える影響、効果的なストレス解消法
ストレスは、高血圧に大きな影響を与えるため、効果的なストレス解消方法を身につけることが重要です。
ストレスが高血圧に影響するメカニズム
- 血管収縮:ストレスホルモンであるコルチゾールが分泌され、血管が収縮し、血圧が上昇します。
- 心拍数の増加:心拍数が増加し、心臓への負担が増大します。
- 自律神経の乱れ:交感神経と副交感神経のバランスが崩れ、血圧調節がうまくいかなくなります。
ストレスを効果的に解消する方法
ストレスを効果的に解消し、高血圧を予防するためには、以下の方法が有効です。
- 規則正しい生活:睡眠をしっかりと取り、規則正しい生活を送ることで、ストレスを軽減できます。
- 適度な運動:運動は、ストレス解消に効果的で、血圧を下げる効果も期待できます。
- リラックス法:深呼吸、ヨガ、瞑想などのリラックス法を取り入れ、心身をリラックスさせましょう。
- 趣味を持つ:趣味に没頭してストレスから解放され、心身のリフレッシュを図りましょう。
- 人間関係の見直し:ストレスの原因となる人間関係を見直し、改善努力を行いましょう。
- 悩みの共有:家族や友人、信頼できる人に悩みを打ち明け、共感してもらい気持ちを楽にしましょう。
- 専門家の相談:カウンセラーや精神科医に相談することも有効です。
人への期待が高いと、期待以下の反応に対してストレスを感じやすいそうです。
他人との係わりにおいて、「過度に期待しない、気にし過ぎない、こだわらない、とらわれない、しばられない」という心構えも必要なのではないでしょうか。
ストレスは、人との折衝の結果、自分自身の内面で生まれ、内面で育つものだと理解し、対策も可能だとポジティブに考えれば、幸せへの道が開けるかしれませんね。
ストレスと上手に付き合うために
ストレスは、完全に無くすことは難しいものです。大切なのは、ストレスと上手に付き合うことです。
- ポジティブな思考:常にポジティブな思考を心がけ、物事を楽観的に捉えるようにしましょう。
- 目標設定: 達成可能な小さな目標を設定し、達成感を味わうことで、ストレスを軽減できます。
- 感謝の気持ちを持つ:周りの人や物事に感謝することで、心が穏やかになります。
- 自分にご褒美を与える:頑張った自分にご褒美を与えることで、モチベーションを維持できます。
その他の生活習慣:禁煙、節酒、良質な睡眠
- 禁煙:喫煙は、高血圧の大きなリスク因子の一つです。
タバコに含まれるニコチンは、血管を収縮させ、血圧を上昇させます。
また、一酸化炭素は血液中の酸素運搬能力を低下させ、心臓に負担をかけます。 - 節酒:アルコールは、適量であればリラックス効果や血行促進効果が期待できますが、飲みすぎると血圧を上昇させます。
・節酒の目安:男性は1日あたり純アルコール20~30g、女性は10~20gを目安と言われています。
・しかし、近年の報告では飲酒自体が有害という指摘もあります。 - 良質な睡眠:睡眠不足は、ストレスホルモンであるコルチゾールの分泌を増加させ、血圧を上昇させる可能性があります。
成人は7~8時間の睡眠に、環境を整え睡眠の質を改善しましょう。
高血圧の改善には、食事療法、運動療法に加えて、禁煙、節酒、良質な睡眠など、生活習慣の改善も非常に重要です。これらの生活習慣を改善することで、血圧をコントロールし、健康的な生活を送ることができます。
医療機関との連携:適切な治療と相談
自己判断のリスク:薬の服用や中断は必ず医師の指示に従う
専門知識のない私たちが、勝手に判断することは非常に危険です。
改定された特定検診での医療機関の受診推奨基準を超える(160mmHg以上)ような場合は、何か隠れた疾患の可能性も考えられますので、医療機関の受診をお勧めします。
高血圧の治療は、医師との密な連携が不可欠です。自己判断で薬を服用したり、中断したりすることは大変危険です。必ず医師の指示に従い、定期的に受診しましょう。
現在の「血圧の基準」と言われているもの
血圧の基準はこれまでに随分と変遷の歴史があります。その意味では、私は「今はこうなっている」程度の認識で目安程度に捉えています。人はぞれぞれ体内環境が異なるため、その人に最適な血圧があると考えています。
日本高血圧学会のガイドライン(JSH2019)に基づく血圧分類
高血圧の基準値は時代と共に変遷してきましたが、現在は日本高血圧学会の「高血圧治療ガイドライン2019」があります。
- 正常血圧 :収縮期血圧が129mmHg以下、拡張期血圧が84mmHg以下
- 正常高値血圧:収縮期血圧が120〜129mmHg、拡張期血圧が80mmHg未満
- 高値血圧 :収縮期血圧が130〜139mmHg、または拡張期血圧が80〜89mmHg
- Ⅰ度高血圧 :収縮期血圧が140〜159mmHg、または拡張期血圧が90〜99mmHg
- Ⅱ度高血圧 :収縮期血圧が160〜179mmHg、または拡張期血圧が100〜109mmHg
- Ⅲ度高血圧 :収縮期血圧が180mmHg以上、または拡張期血圧が110mmHg以上
冒頭で65歳以上で70%もの人が高血圧と言ったのは、下記のⅠ~Ⅲ度高血圧の人の合計です。
日本高血圧学会が2019年に発表した高血圧治療ガイドライン(JSH2019)
従来は、脳梗塞のリスクが高くなるなどの理由で、高齢者の血圧は少し高めの管理が推奨されていましたが、2019年のガイドラインでは、高齢者も低い水準が推奨されています。
75歳未満: 診察室血圧で130/80mmHg未満
75歳以上: 診察室血圧で140/90mmHg未満
近年の大規模な臨床試験の結果や、高齢者の高血圧が様々な合併症を引き起こすリスクが高いことが明らかになったから、だそうですがこれによると大半の高齢者は治療が必要なことになります。
日本高血圧学会の高血圧治療ガイドラインJSH2019については「高血圧治療ガイドライン2019」に根拠の一部が説明されています。

特定健診における受診勧奨基準の変更について
特定健診における高血圧の受診勧奨基準が変更になりました。具体的には、医療機関への受診を強く促される血圧の目安が、従来の140/90mmHgから160/100mmHgへと引き上げられました。(2024年4月頃)
これは、高血圧の診断基準が変わったわけではなく、医療機関での適切な管理が必要な段階の目安が変更になったことを意味します。(一部のネット情報の「高血圧の基準が変わった」という表現は正しくありません)
近年、高血圧に関する研究が進み、より多くのデータが得られるにつれて、医療機関での受診のタイミングや治療の開始時期について、専門家の間でも見解が少しずつ変化しています。
そのため、一般の方にとっては、高血圧に関する情報が複雑に感じられるかもしれません。
大切なのは、高血圧は放置すると様々な合併症を引き起こす可能性があるため、必要に応じて医師と相談しながら適切な管理を行うことです。
まとめ:健康寿命を延ばすために
高齢者の70%もの人に訪れるかもしれないと言われる高血圧ですが、大切なのは結局バランスの取れた食事、適度な運動、ストレス軽減につきます。
来るべき70代、80代、そして100才を楽しく健康で過ごすために、今、健康寿命をいかにして実現するかについて考えてみませんか。
最後まで読んで頂きありがとうございました。
この記事は一般的な情報提供を目的としており、個別の医療アドバイスに代わるものではありません。
治療方針の決定にあたっては、必ず医師とご相談ください。


コメント